
¡Así ataca el estrés ambiental al corazón humano! Incluimos la declaración conjunta de European Society of Cardiology, American College of Cardiology, American Heart Association y World Heart Federation:
‘Factores de estrés ambiental y salud cardiovascular: actuar a nivel local para lograr un impacto global en un mundo cambiante’.
Este documento es la postura conjunta de las principales organizaciones cardiológicas mundiales sobre el impacto crítico de los factores de riesgo ambientales en las enfermedades no transmisibles.
Enfoque de salud planetaria
La declaración sostiene que elementos como la contaminación atmosférica, el cambio climático y la urbanización desmedida superan ya a muchos riesgos convencionales en la generación de patologías cardiovasculares.
Se propone un enfoque de salud planetaria que integre la sostenibilidad en la práctica médica y promueva infraestructuras urbanas más saludables.
Los autores subrayan la necesidad urgente de implementar políticas públicas globales y sistemas de salud resilientes para proteger especialmente a las poblaciones más vulnerables.
Finalmente, se hace un llamado a la cooperación internacional para estandarizar regulaciones y fomentar una prevención primaria que beneficie tanto al corazón humano como al medio ambiente.
Te lo contamos en conRderuido.com, portal profesional exclusivo de iPDGrupo.com con información para decidir sobre ruido, contaminación, salud, convivencia, medioambiente y cambio climático.
¡Así ataca el estrés ambiental al corazón humano!
Factores de estrés ambiental y salud cardiovascular: actuar a nivel local para lograr un impacto global en un mundo cambiante
European Society of Cardiology, American College of Cardiology, American Heart Association y World Heart Federation
Las enfermedades no transmisibles (NCDs) representan el 70 % de la mortalidad mundial y son responsables de más de 38 millones de muertes al año, siendo las enfermedades cardiovasculares (CVD) las que constituyen la mayor parte de estas muertes.
Si bien los factores de riesgo tradicionales de las CVD se conocen desde hace mucho tiempo, cada vez hay más pruebas de que el aumento de la prevalencia de factores de riesgo ambientales (ERFs) omnipresentes puede desempeñar un papel cada vez más importante en la génesis y el aumento de la prevalencia de las NCDs.
Los ERFs incluyen muchas exposiciones antropogénicas interconectadas con impactos acumulativos y compuestos en la salud, como:
- contaminación atmosférica,
- exposición al ruido,
- luz artificial nocturna,
- contaminación por plásticos,
- contaminación química
- y los diversos efectos del cambio climático, como las olas de calor, las tormentas del desierto, las inundaciones y los incendios forestales.
La urbanización ha intensificado el impacto de muchos ERFs y ha creado entornos de exposición intensa, lo que pone de relieve la urgencia y la oportunidad de abordarlos para obtener el máximo beneficio para la salud pública.
Las intervenciones impactantes suelen requerir esfuerzos normativos y políticos que aborden el origen de las exposiciones y minimicen su impacto en la salud, especialmente en las poblaciones vulnerables que pueden contribuir menos, pero que pueden verse más afectadas.
[Medidas de resiliencia y adaptación a un mundo cambiante]
Las soluciones deben incluir el desarrollo de medidas de resiliencia y adaptación a un mundo cambiante, en el que la probabilidad de que se produzcan catástrofes repentinas y eventos en cadena es mucho mayor.
La voluntad política y la cooperación internacional son esenciales para establecer y hacer cumplir normativas que promuevan un aire y un agua más limpios, entornos más tranquilos y con biodiversidad natural, e infraestructuras sostenibles en las instalaciones médicas urbanas y rurales.
La integración de la salud planetaria y medioambiental en la atención cardiovascular será vital para reducir la carga de las NCDs a nivel mundial. Al abordar las causas fundamentales de los factores de estrés medioambiental, es posible reducir la incidencia de las CVDs y promover sociedades más saludables, justas y sostenibles.
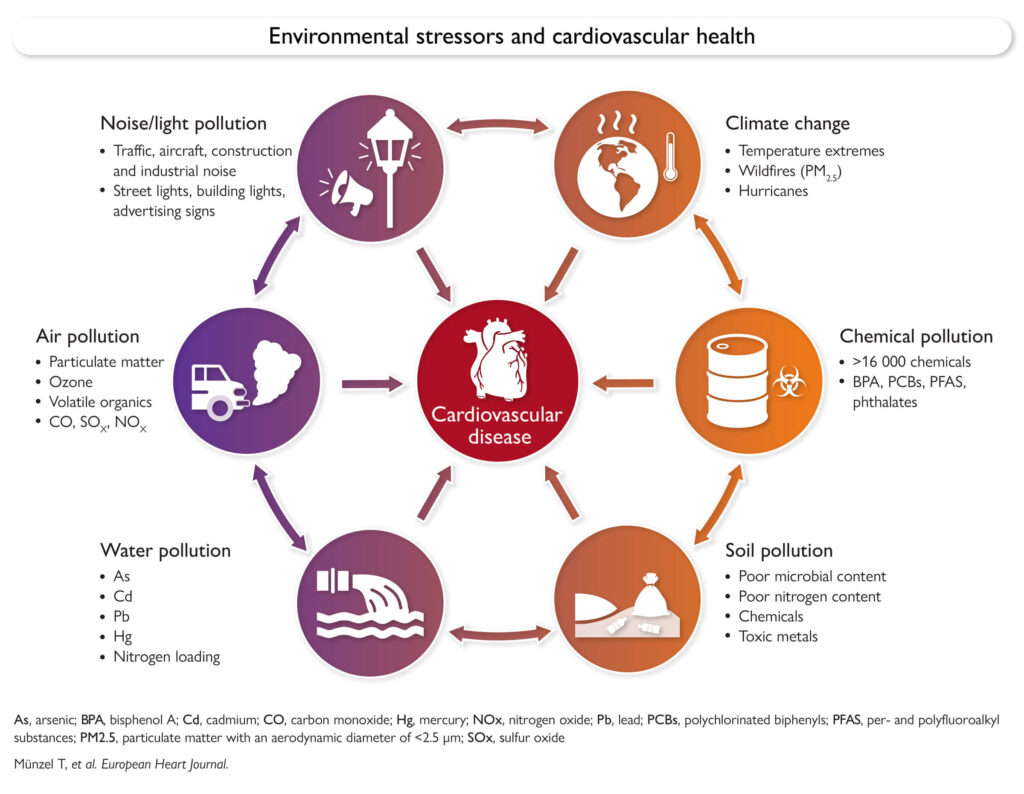
Enfermedades no transmisibles y factores de riesgo ambientales
Las enfermedades no transmisibles (NCDs) son la principal causa de mortalidad a nivel mundial, ya que representan el 70 % de las muertes, y las enfermedades cardiovasculares (CVD) constituyen el 44 % de estas muertes.
Si bien los factores de riesgo tradicionales, como la diabetes, la hipertensión, el tabaquismo, la hipercolesterolemia y la predisposición genética, están bien establecidos, los factores de riesgo ambientales (ERFs) están emergiendo como contribuyentes críticos a las NCDs.
El riesgo cardiovascular ambiental residual se refiere a la parte del riesgo cardiovascular no contabilizada después de abordar los factores tradicionales.
[Poblaciones sanas y resilientes para economías prosperas y sostenibles]
Los ERFs incluyen una serie de exposiciones, como la contaminación atmosférica y acústica, la contaminación química, la luz artificial nocturna y los efectos del cambio climático, como las olas de calor, las inundaciones, los incendios forestales y las tormentas del desierto.
La urbanización intensifica estas exposiciones, creando impactos diversos, compuestos y acumulativos en la salud. La diversidad y la escala de estos factores de estrés en las zonas urbanas subrayan aún más la urgencia y la oportunidad de abordar los riesgos ambientales de manera integral y a gran escala para lograr el mayor impacto en la salud pública.
En última instancia, unas poblaciones sanas y resilientes son fundamentales para unas economías prósperas y sostenibles.
La carga global de los ERFs y la salud cardiovascular
Estimaciones recientes sugieren que el riesgo cardiovascular derivado de los ERFs supera ahora a muchos factores de riesgo convencionales, contribuyendo a aproximadamente 20 millones de muertes al año por cardiopatía isquémica, accidente cerebrovascular, hipertensión y diabetes tipo 2.
La contaminación por sí sola es responsable de entre 9 y 12,6 millones de muertes al año, según la métrica utilizada. Sin embargo, es probable que estas cifras subestimen la carga real, ya que no tienen plenamente en cuenta los ERFs, como la contaminación por plásticos, ni sus interacciones con factores de riesgo cardiovascular, como la hipertensión y la diabetes.
Los ERFs suelen derivarse de los sistemas de abastecimiento, los alimentos, la energía, el agua, la vivienda y el transporte, esenciales para la subsistencia humana, pero intrínsecamente vinculados a la extracción de recursos y la degradación medioambiental.
[Integración de la salud planetaria y medioambiental en la atención cardiovascular]
Los objetivos de desarrollo sostenible (ODS) de 2015 y el marco de los límites planetarios introdujeron un enfoque naturaleza-sociedad-economía para el impacto en la salud de los factores de riesgo medioambientales y climáticos, lo que contribuyó a respaldar el concepto de que la conservación de la naturaleza y el planeta es fundamental para la salud cardiovascular.
El dramático aumento de los fenómenos relacionados con el clima, como las inundaciones, los incendios forestales y las pandemias, ha intensificado la conciencia de que la integración de la salud planetaria y medioambiental en la atención cardiovascular será vital para reducir la carga de las NCDs a nivel mundial.
Las estrategias positivas para la naturaleza, que dan prioridad a la restauración, la preservación y la gestión sostenible de los ecosistemas, ofrecen un enfoque poderoso para alcanzar los objetivos de salud planetaria y, al mismo tiempo, mitigar la contaminación y sus efectos asociados sobre la salud cardiovascular.

Impacto acumulativo de los ERFs
Para comprender el impacto acumulativo de los ERF se necesita un marco a nivel de sistemas que integre factores socioecológicos y de infraestructura.
Los modelos tradicionales de exposición única no abordan la realidad de las exposiciones combinadas, como la contaminación atmosférica, el ruido y los contaminantes químicos concurrentes, que interactúan con determinantes sociales como los ingresos y el acceso a espacios verdes.
[Una idea más práctica del exposoma]
El exposoma es un concepto integrador desarrollado para captar las exposiciones a lo largo de la vida procedentes de muchas fuentes. Los estudios epidemiológicos actuales se centran en poner en práctica una idea más práctica del exposoma para mejorar nuestra comprensión del impacto en la salud de las exposiciones múltiples en el entorno externo.
Un marco para comprender las exposiciones múltiples también requiere un enfoque socioecológico e infraestructural, que vincule los sistemas de aprovisionamiento clave que determinan las exposiciones y los impactos acumulativos en la salud.
El aspecto socioecológico del marco considera cómo los factores demográficos, las estructuras comunitarias y las desigualdades sociales configuran los perfiles de exposición. Este marco también tiene en cuenta cómo los factores sociales y técnicos influyen en la resiliencia o la vulnerabilidad de la salud (Figura).
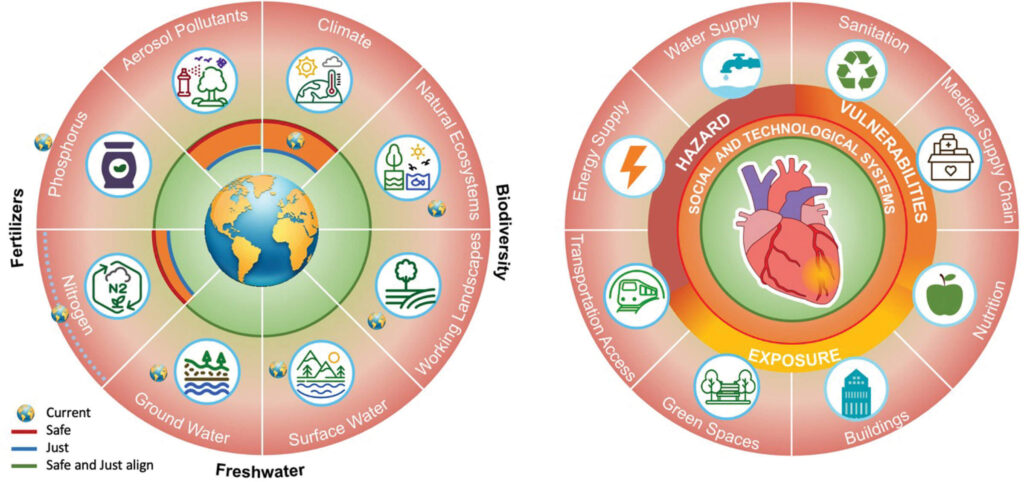
A. El nuevo marco de límites planetarios del sistema terrestre, en el que se describen los límites seguros y justos y los estados globales actuales (iconos de la Tierra). El acceso mínimo al agua, los alimentos, la energía y las infraestructuras para todos los seres humanos podría constituir la base de un «corredor» seguro y justo.
B, A nivel mundial, los sistemas de abastecimiento clave que proporcionan alimentos, energía, movilidad-conectividad, vivienda, infraestructura verde, gestión del agua y gestión de residuos y acceso a la atención sanitaria, son fundamentales para el bienestar humano, la equidad y la sostenibilidad. (Adaptado de Nature. Julio de 2023; 619(7968):102-111, un artículo de acceso abierto distribuido bajo los términos de la licencia Creative Commons CC BY.)
[Transporte: Ruido y contaminantes químicos]
Los sistemas de abastecimiento clave, como el transporte, la producción de energía, los sistemas alimentarios, la gestión de residuos y las actividades industriales, crean perfiles de exposición distintos en función de la proximidad y la intensidad, así como riesgos distintivos.
Por ejemplo, los sistemas de transporte emiten ruido y contaminantes químicos, lo que expone a las poblaciones cercanas a factores de estrés continuos de bajo nivel relacionados con efectos adversos para el sistema cardiovascular y respiratorio.
[Combustibles fósiles: gases de efecto invernadero y partículas en suspensión]
Los sistemas energéticos que dependen de los combustibles fósiles contribuyen a la emisión de gases de efecto invernadero y partículas en suspensión, lo que agrava la contaminación del aire, el suelo y el agua y amplifica los riesgos para la salud.
La falta de espacios verdes se asocia con una mayor exposición a las islas de calor urbanas y a los contaminantes, al tiempo que reduce las oportunidades de realizar actividad física, que puede amortiguar los efectos de la salud inducidos por el estrés.
Las perturbaciones y vulnerabilidades de las infraestructuras y los sistemas de abastecimiento predisponen a riesgos sustanciales para la salud. Las metodologías y herramientas emergentes están revolucionando nuestra capacidad para comprender sistemas complejos, predecir resultados y diseñar intervenciones.

Concienciación sobre salud pública y formación sanitaria
La concienciación pública sobre los ERFs como factores que contribuyen a enfermedades graves, incluidas las CVD, sigue siendo limitada, lo que dificulta la adopción de comportamientos protectores.
Si bien los índices de calidad del aire (AQIs) proporcionan advertencias generalizadas, carecen de definiciones consensuadas y, a menudo, no están lo suficientemente personalizados como para orientar las acciones individuales.
Alertas escasas sobre la exposición al ruido y a los contaminantes y toxinas
No existe un consenso internacional aceptado ni una estandarización de los enfoques para comunicar los niveles y los riesgos de la contaminación atmosférica, lo que da lugar a una gran variedad de AQIs en todo el mundo.
Del mismo modo, la educación y las alertas sobre la exposición al ruido y la mayoría de los contaminantes y toxinas conocidos son escasas, pero fundamentales para las poblaciones en riesgo.
Si bien la exposición a muchas toxinas y sustancias químicas puede justificar su evitación, especialmente cuando se combina con beneficios ecológicos, en el caso de muchos ERFs, la falta de conocimiento sobre los umbrales de seguridad y los métodos adecuados para reducir la exposición limita la aplicación a gran escala de medidas de reducción de los ERF.
[Concienciación de los proveedores de servicios médicos]
Sigue existiendo una brecha en la concienciación de los proveedores de servicios médicos sobre el papel de los ERFs en la salud cardiovascular. Si bien las directrices anteriores reconocían los orígenes ambientales de las CVD, normalmente solo se reconocen los factores relacionados con la dieta, el estilo de vida y la contaminación atmosférica.
La mayoría de las directrices no integran las evaluaciones y consideraciones ambientales en las evaluaciones de riesgos.26 Es necesario incorporar el cribado de los ERsF e integrarlo en la evaluación de riesgos clínicos para abordar el riesgo individual de forma fluida.
Los conocimientos indígenas y la sabiduría de los antiguos, que hacen hincapié en el pensamiento holístico y sistémico, siguen sin aprovecharse lo suficiente a pesar de su consonancia con los principios de la salud planetaria.
Las campañas de salud pública deberían salvar estas diferencias promoviendo la participación de la comunidad y ofreciendo intervenciones prácticas, como purificadores de aire para interiores u opciones de transporte sostenible. Educar a las personas sobre los efectos acumulativos de los ERF les permite tomar decisiones informadas y abogar por un cambio normativo.
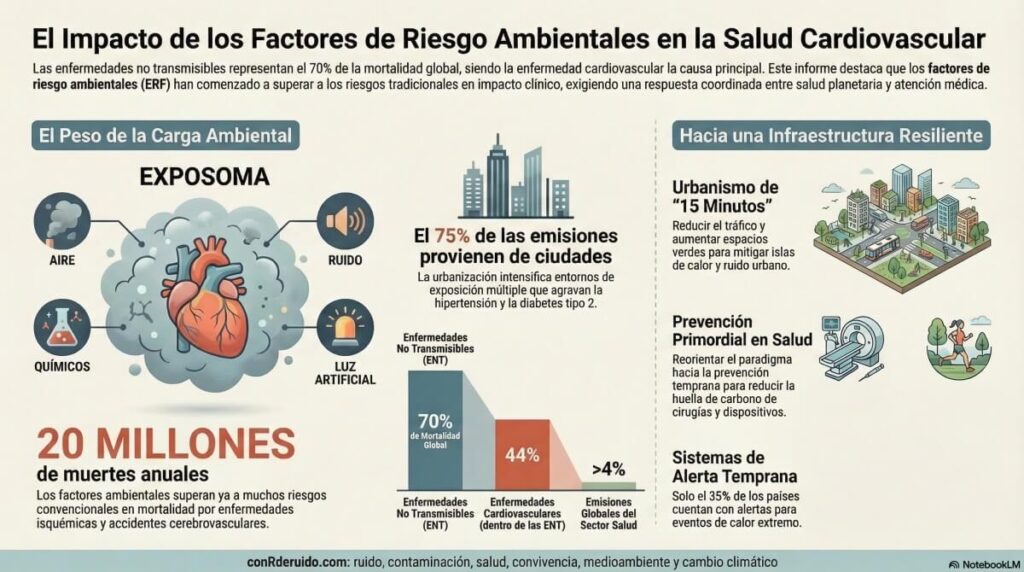
Planificación urbana y salud pública
Se prevé que, para 2050, casi el 70 % de la población mundial vivirá en zonas urbanas, por lo que las ciudades desempeñan un papel fundamental a la hora de abordar los retos medioambientales y sanitarios. Los entornos urbanos contribuyen de manera desproporcionada a las enfermedades cardiovasculares y la diabetes tipo 2 debido a la contaminación, los estilos de vida sedentarios y la mala alimentación.
Las ciudades también producen el 75 % de las emisiones mundiales de gases de efecto invernadero, lo que agrava los riesgos medioambientales y para la salud. Las iniciativas de diseño urbano, como la «ciudad de 15 minutos» y las zonas de bajo tráfico, promueven la transitabilidad, reducen la contaminación y fomentan estilos de vida más saludables.
[Ciudades compactas con transporte activo y espacios verdes]
Las ciudades compactas, que integran el transporte activo y los espacios verdes, pueden evitar importantes repercusiones en la salud, entre ellas, entre 400 y 800 años de vida ajustados por discapacidad por cada 100.000 habitantes al año.
La planificación urbana integrada con una perspectiva de salud puede reducir las emisiones de carbono y mejorar el acceso a alimentos saludables para el corazón, espacios recreativos y sistemas de gestión de residuos eficientes. Las políticas que hacen hincapié en los beneficios colaterales para la salud, como el marco «Salud en todas las políticas» (HiAP), son fundamentales para alinear la transformación urbana con los objetivos de salud pública.
Soluciones políticas para la mitigación de los ERF
Las políticas holísticas que abordan los ERF deben centrarse tanto en los factores directos, como el uso de combustibles fósiles, como en los indirectos, como la desigualdad y el consumo insostenible.
Por ejemplo, las políticas de control de la contaminación atmosférica deben incluir normas de emisión más estrictas, promover las fuentes de energía renovables y ampliar los espacios verdes urbanos.
Contaminación acústica
Para abordar la contaminación acústica se necesitan estrategias de planificación urbana como barreras acústicas y zonas verdes de amortiguación. La contaminación del suelo y química requiere regulaciones para reducir el uso de pesticidas y promover prácticas agrícolas sostenibles.
La lucha contra la contaminación por plásticos requiere la prohibición de los plásticos de un solo uso, incentivos financieros para las alternativas biodegradables y programas de reciclaje.
El entorno construido puede mejorarse mediante una planificación urbana sostenible que haga hincapié en la , el uso de la bicicleta y el transporte público, reduciendo la dependencia del automóvil y mejorando la salud ambiental en general.
Estas intervenciones deben integrar dimensiones socioecológicas, promoviendo la equidad y reduciendo al mismo tiempo la carga acumulada para la salud de los ERF. La colaboración entre gobiernos, empresas y comunidades es esencial para una implementación exitosa.

Sostenibilidad de las organizaciones sanitarias
Las organizaciones sanitarias (HCOs), que en este documento también se refieren a la industria farmacéutica y médica auxiliar, contribuyen de manera sustancial a la contaminación medioambiental. Más del 4 % de las emisiones globales de gases de efecto invernadero también se atribuyen a las actividades sanitarias.
Las iniciativas de sostenibilidad, como el cambio a energías renovables en la asistencia sanitaria, las tecnologías de eficiencia energética, los diseños de edificios ecológicos y las estrategias de reducción de residuos, pueden reducir los costes operativos al tiempo que mejoran la salud medioambiental y cumplen los objetivos climáticos.
[Principios de la economía circular]
La incorporación de los principios de la economía circular de reducir, reutilizar, reciclar y recuperar, la reducción del uso de plásticos de un solo uso en la asistencia sanitaria y los residuos alimentarios, y el cambio a alimentos y abastecimiento sostenibles en las HCOs son pasos imprescindibles que no solo cumplen el triple mandato de las prácticas sostenibles, incluidos los objetivos económicos, medioambientales/climáticos y sociales, sino también, en muchos sentidos, los objetivos más amplios de la asistencia sanitaria.
Aproximadamente, entre el 10 % y el 15 % de los residuos hospitalarios están relacionados con los alimentos, lo que subraya la necesidad de una transformación sostenible de los alimentos en las HCOs. Las dietas saludables basadas en plantas que reducen o eliminan el consumo de productos animales pueden ayudar a cumplir los objetivos climáticos y maximizar los efectos favorables sobre la salud humana, animal y medioambiental.
La promoción de políticas globales que limiten la producción de plástico y fomenten el reciclaje puede reducir significativamente los riesgos medioambientales y para la salud. La reducción del uso de plásticos también contribuirá a reducir la contaminación ambiental, incluida la exposición a sustancias químicas tóxicas.
[Huella medioambiental en la práctica cardiovascular]
La huella medioambiental en la práctica cardiovascular también está relacionada con el diagnóstico y el tratamiento de la enfermedad. En concreto, el uso de dispositivos y las intervenciones quirúrgicas son fuentes importantes de emisiones (por ejemplo, la intervención coronaria percutánea, el bypass coronario, las ablaciones, etc.).
Por ello, reorganizar el paradigma terapéutico actual en el tratamiento de las CVD y pasar a la prevención primordial y primaria se convierte en un objetivo importante para lograr la sostenibilidad medioambiental, social y financiera. La prevención primordial, centrada en cambios en el estilo de vida e intervenciones tempranas, reduce la utilización de los servicios sanitarios y las emisiones.
Políticas como la eliminación de las barreras económicas para los servicios preventivos y la limitación de la venta de bebidas azucaradas y tabaco concilian los beneficios medioambientales y para la salud.
Los proveedores de atención sanitaria pueden educar a los pacientes y participar en iniciativas de sostenibilidad dentro de las organizaciones sanitarias.
Como voces autorizadas en materia de salud, las organizaciones sanitarias pueden abogar por políticas que aborden las causas fundamentales de los riesgos para la salud ambiental. Pueden apoyar la investigación y las iniciativas de política pública para reducir las emisiones, limitar la contaminación industrial y promover la planificación urbana ecológica.

Adaptación al clima y resiliencia del sistema sanitario
La financiación para la adaptación climática en la atención sanitaria sigue siendo limitada, y solo el 35 % de los países han implementado sistemas de alerta temprana relacionados con el calor.
El Marco de Resiliencia de los Sistemas de Salud de la OMS y el nuevo Marco Operativo para Sistemas de Salud Resilientes al Clima y con Bajas Emisiones de Carbono describen los componentes esenciales para la adaptación y la resiliencia de los sistemas de salud ante la crisis climática.
Entre ellos se incluyen la gobernanza y el liderazgo, la formación del personal sanitario, la mejora de las tecnologías y los productos médicos sensibles al clima, la participación de la comunidad y la reducción de las emisiones de carbono.
[Sistemas de salud resilientes]
Los sistemas de salud resilientes pueden ayudar a absorber los retos que plantea el cambio climático, garantizando los servicios de salud esenciales en tiempos de crisis climática y promoviendo el bienestar sostenible. Una reciente revisión exploratoria documentó los esfuerzos realizados para lograr sistemas de salud resilientes, principalmente en los países desarrollados.46 En todo el mundo, solo una minoría de países ha puesto en marcha planes de adaptación y resiliencia.
Una respuesta eficaz ante los desastres incluye la comunicación de riesgos de emergencia, lo que implica reforzar la conexión entre los sistemas de alerta temprana y los centros de salud para garantizar una respuesta adaptativa oportuna que también permita respuestas rápidas específicas para cada enfermedad.

[Mejora de la infraestructura sanitaria]
Esto requiere trazar las vías de atención para las CVDs relacionadas con la exacerbación de los ERFsy establecer la resiliencia del sistema de salud ante las crisis climáticas y la escalada de otros ERFs. Esto también incluye la mejora de la infraestructura sanitaria, la garantía de la resiliencia de los equipos médicos y el establecimiento de fuentes de energía de reserva y autónomas para garantizar la continuidad de la atención sanitaria durante los fenómenos climáticos.
Las estrategias clave son mejorar la ventilación para el confort térmico, mejorar las cadenas de suministro sanitario para reducir la contaminación, identificar rápidamente los suministros necesarios y almacenar los productos esenciales.
Los planes de respuesta integrados deben involucrar a las comunidades marginadas para mejorar la equidad y la resiliencia. El fortalecimiento de la atención primaria y la coordinación multisectorial pueden mejorar la adaptabilidad a los retos climáticos.
Las inversiones en infraestructuras sanitarias resilientes, como la mejora de la ventilación y los sistemas de energía de respaldo, son necesarias para garantizar la continuidad del servicio durante los fenómenos climáticos.
Salud laboral y clima
Las evaluaciones de salud laboral deben incorporar riesgos relacionados con el clima, como el estrés térmico y las exposiciones peligrosas.
La protección de los trabajadores sanitarios implica optimizar la ergonomía, mejorar las políticas de dotación de personal y mejorar la cobertura sanitaria.
Más allá del marco de la OMS, los sistemas de apoyo social y los enfoques orientados a la comunidad son esenciales para abordar retos de resiliencia más amplios.

Llamamiento a la acción: Abordar las NCDs y los factores de riesgo ambientales a nivel mundial mediante acciones locales
La creciente carga mundial de las NCDs y las amenazas cada vez mayores que plantean los factores de riesgo ambientales exigen medidas inmediatas, coordinadas y valientes para reducir la contaminación, mitigar el cambio climático, adoptar prácticas sostenibles y reducir la exposición personal y social a los factores de riesgo ambientales nocivos, especialmente en los países de ingresos bajos y medios, que soportan de manera desproporcionada el peso de la degradación ambiental mundial.
Los gobiernos, las organizaciones sanitarias, las comunidades, la sociedad civil y los individuos deben dar prioridad urgente a la salud ambiental como pilar central de la estrategia de salud pública. Se necesitan medidas concretas y concertadas de forma inmediata, dado que el mundo ya se encamina hacia cambios sin precedentes. A continuación se destacan algunas de las iniciativas más importantes.
(1) Promoción e influencia política. Fortalecer, armonizar y promover políticas locales y nacionales que den prioridad a los efectos medioambientales sobre las CVD
(a) Promover la financiación internacional que apoye a los países de ingresos bajos y medios afectados de manera desproporcionada por la paradoja de la contaminación: aquellos que menos contribuyen a la degradación medioambiental, pero que sufren las mayores consecuencias para la salud.
(b) Integrar la salud cardiovascular medioambiental en la política climática nacional, la política urbana y los diálogos sobre la salud planetaria.
(2) Iniciativas basadas en la investigación y los datos. Desarrollar una base de datos global integrada sobre los ERFs y las NCDs que sirva de base para la adopción de medidas específicas
(a) Abogar por la creación de observatorios mundiales de salud ambiental para supervisar los factores de estrés relacionados con el aire, el agua, el ruido y la temperatura, así como sus repercusiones cardiovasculares.
(b) Dar prioridad a la financiación de la investigación transdisciplinaria y traslacional que conecte la ciencia del laboratorio con la cama del paciente con datos ambientales a escala planetaria.
(c) Incentivar las iniciativas de ciencia de la implementación conectando a las comunidades con investigadores, científicos de sistemas y tradiciones indígenas para desarrollar la comprensión y soluciones específicas para cada contexto.
(3) Educación y desarrollo de capacidades. Ampliar la concienciación global y la competencia clínica en cardiología ambiental
(a) Incorporar los determinantes ambientales de la salud cardiovascular en los planes de estudios básicos de todos los profesionales de la salud, situando los ERF al mismo nivel que los factores de riesgo tradicionales.
(b) Desarrollar la capacidad de los sistemas de salud para la gobernanza anticipatoria, la resiliencia climática y la preparación para desastres.
(c) Apoyar a los trabajadores sanitarios comunitarios y a las redes de ciencia ciudadana para detectar, notificar y responder a las amenazas medioambientales para la salud cardiovascular.

(4) Alianzas locales-globales. Acelerar las colaboraciones Sur-Sur y Norte-Sur para crear una respuesta global y recursos compartidos para combatir los ERF
(a) Establecer consorcios internacionales de proveedores de atención sanitaria, investigadores, líderes de salud pública y comunidades afectadas para compartir datos, diseñar conjuntamente intervenciones y promover un cambio sistémico.
(b) Fomentar centros regionales de excelencia en salud ambiental y CVD en África, Asia meridional y América Latina para adaptar las soluciones a las realidades locales.
(c) Promover la transferencia equitativa de tecnología y el intercambio de capacidades, especialmente en entornos con pocos recursos que se enfrentan a una exposición ambiental cada vez mayor.
(5) Aplicación de estrategias viables. Traducir la ciencia en políticas y las políticas en prácticas
(a) Alinear las intervenciones en materia de salud ambiental con los marcos mundiales, incluidos los ODS, el Acuerdo de París y la Hoja de ruta de la OMS para las NCDs.
(b) Promover las zonas de bajas emisiones, las infraestructuras verdes, el transporte sostenible y la energía limpia como soluciones con beneficios colaterales tanto para el corazón como para el planeta.
(c) Promover políticas de transición justa que den prioridad a la equidad en salud en las reformas medioambientales, garantizando que ninguna comunidad se quede atrás.
(6) Desarrollo de directrices globales. Establecer normas armonizadas y autorizadas para la salud cardiovascular ambiental
(a) Apoyar a la Organización Mundial de la Salud, la Sociedad Europea de Cardiología (ESC), la Asociación Americana del Corazón (AHA), la Fundación Mundial del Corazón (WHF) y el Colegio Americano de Cardiología (ACC) en el desarrollo de directrices globales armonizadas que aborden la contaminación atmosférica, acústica y química, los factores de estrés climático y sus repercusiones cardiovasculares.
(b) Promover la adopción y aplicación generalizadas de estas directrices a través de organismos reguladores y sociedades profesionales,
(c) Garantizar que las directrices reflejen los contextos culturales, las poblaciones vulnerables y las amenazas emergentes.
Al abordar estos retos de forma colectiva, organizaciones como la ESC, el ACC, la AHA y la WHF pueden ayudar a promover poblaciones más saludables, mitigar la degradación medioambiental y garantizar un futuro sostenible para las generaciones venideras.
La entrada ¡Así ataca el estrés ambiental al corazón humano! aparece primero en Con R de Ruido.


